| Issue |
Pédagogie Médicale
Volume 24, Number 1, 2023
|
|
|---|---|---|
| Page(s) | 19 - 29 | |
| Section | Recherche et Perspectives | |
| DOI | https://doi.org/10.1051/pmed/2022037 | |
| Published online | 15 mars 2023 | |
Influence de l’interprofessionnalité sur l’apprentissage du leadership dans le cadre de dispositifs de formation paramédicale recourant à la simulation. Étude LEADERSHIP
Influence of interprofessionality on leadership learning during simulation-based learning among paramedical students. The LEADERSHIP study
1
Centre d’enseignement des soins d’urgence (CESU 05), Centre de simulation en santé (SIMULSanté 05), Gap, France
2
Centre hospitalier intercommunal des Alpes du Sud, Gap, France
* Correspondance et offprints : Jérôme MOLLE, Centres d’enseignement des soins d’urgence (CESU 05), Centre de simulation en santé, 1 place Auguste Muret, 05000 Gap, France. Mailto : Cette adresse e-mail est protégée contre les robots spammeurs. Vous devez activer le JavaScript pour la visualiser.
.
Reçu :
12
Mars
2022
Accepté :
28
Novembre
2022
Résumé
Contexte : Dans le domaine de la santé, l’importance du facteur humain pour la sécurité des soins est de plus en plus prégnante. Les recherches ont ainsi conduit les équipes soignantes à se questionner sur leur gestion des compétences non techniques. Un leadership efficace est ainsi déterminant pour gérer une situation critique. Dans ces situations, ce leadership est traditionnellement assumé par le médecin. Pourtant, les situations hors présence médicale sont fréquentes. Les infirmières doivent alors assumer ce rôle et ce, dès leur sortie de formation. Lorsque ses caractéristiques sont similaires, le leadership infirmier possède une égale efficacité en situation critique. Les recommandations suggèrent d’utiliser la simulation pour développer et évaluer les compétences non techniques, notamment le leadership, en formation initiale. L’approche interprofessionnelle semble potentialiser le processus d’apprentissage. But : L’objectif de cette étude est de comparer le leadership d’équipes interprofessionnelles et monoprofessionnelles lors de situations de gestion de crise simulées (arrêt cardiaque adulte). Méthodes : Il s’agit d’une étude monocentrique (n = 102), exploratoire et observationnelle, non randomisée contrôlée avec comparaison à groupe historique. Résultats : Les scores de leadership, évalués par l’échelle f-TEAM (french-Team Emergency Assessment Measure), étaient significativement plus élevés dans le groupe interprofessionnel (Δ moyen = −1,21 ; p < 0,05). La théorie de l’apprentissage et l’enseignement contextualisé authentique suggère que l’authenticité de l’environnement interprofessionnel peut influer positivement sur le développement du leadership en situation de gestion de crise simulée. Conclusion : Cette étude semble montrer un impact positif de la simulation interprofessionnelle sur le développement du leadership chez les étudiants en soins infirmiers et les élèves aides-soignants.
Abstract
Background: In healthcare, the significance of human factors in patient safety has become more widely promoted. The burgeoning of research into applied human factors led healthcare teams to question their non-technical skills management. Thus, effective leadership in dealing with a crisis situation reported as of critical importance. Leadership in this kind of situations is traditionally assumed by physicians. However, daily-situations out of medical presence are frequent. Therefore, nurses should assume this role as soon as they graduated. With similar characteristics, nursing leadership in critical situation is equally efficient as medical one. The guidelines recommend to use simulation-based learning to develop and assess non-technical skills, such as leadership, on pre-graduate healthcare professional. Interprofessional approach may potentialised the learning process. Aim: The aim of this study is to compare leadership on interprofessional and non-interprofessional teams during critical simulated situations (adult cardiac arrest). Methods: This is a single-center (n = 102), exploratory and observational study, non-randomised controlled versus historical group. Results: Leadership scores, assessed by the f-TEAM (french-Team Emergency Assessment Measure) scale, were significantly higher in interprofessional group (Δ mean = −1.21; p < 0.05). The theoretical framework of authentic situated learning and teaching suggest that the authenticity in interprofessional-based environment may have a positive influence in leadership development during critical simulated situations. Conclusion: This study emphasises the potential positive impact of interprofessional simulation training on leadership development among pre-graduate nurses and nurse assistants.
Mots clés : facteur humain / simulation / interprofessionnalité / leadership / étudiants en soins infirmiers / élèves aides-soignants / apprentissage et enseignement contextualisé authentique
Key words: human factors / simulation-based learning / interprofessionality / leadership / pre-graduate nurses / pre-graduate nurse assistants / authentic situated learning and teaching
© SIFEM, 2023
Introduction
Contexte et problématique
Depuis la parution du rapport To Err is human [1], les enjeux liés à la gestion du facteur humain sont bien décrits pour l’amélioration de la qualité et de la sécurité des soins. Le facteur humain se caractérise par la manière dont les individus interagissent entre eux et avec leurs environnements pour faire face aux situations qu’ils rencontrent [2]. Mal géré, celui-ci peut devenir un facteur de vulnérabilité pour les organisations. Dans le secteur de la santé, le facteur humain serait impliqué dans 65 à 80 % des événements indésirables graves (EIG), dont les causes profondes sont multiples [1,2]. L’étude nationale sur les événements indésirables associés aux soins (ENEIS) [3] montrait en 2019, en France, que quatre EIG survenaient par mois dans un service de 30 lits. Plus de la moitié de ces EIG auraient pu être évités [3]. Ces EIG semblent se produire majoritairement au détour d’un acte thérapeutique, souvent dans une situation où la prise en charge du patient était urgente et davantage en période de vulnérabilité (nuit, week-end, jours fériés) [3].
L’arrêt cardiaque est une situation d’urgence et sa gestion représente un réel enjeu pour la santé publique [4]. Ainsi, le registre électronique des arrêts cardiaques dénombre, en France, environ 46 000 arrêts cardiaques par an [4]. Le taux de survie 30 jours après la sortie varie de 4,9 à 10,4 % en fonction des actions entreprises initialement [4]. C’est pourquoi la qualité de la réanimation cardiaque est un élément primordial pour réduire la morbi-mortalité [4].
Pour entreprendre et mener à terme une telle activité de réanimation, les individus mobilisent leurs compétences, notamment les compétences techniques (technical skills), c’est-à-dire leurs connaissances et leurs habiletés procédurales [5]. Pour répondre à ces enjeux, de nombreuses actions de formation et de sensibilisation sont dispensées. Pour autant, il est établi que ce sont les compétences non techniques (non-technical skills), et notamment le leadership, qui sont les facteurs les plus déterminants pour améliorer les performances des équipes face à un arrêt cardiaque [6]. Elles correspondent aux capacités cognitives et sociales mises en œuvre en situation par les individus (conscience situationnelle, prise de décision, communication, travail d’équipe, etc.) [7]. Le leadership, quant à lui, renvoie aux capacités des personnes à mener les autres en vue d’atteindre des objectifs communs dans des situations spécifiques [7]. Le niveau d’exercice de ce leadership est défini comme « clinique » (clinical leadership) [8,9] en situation critique. Ce contexte se caractérise par son instabilité, par les potentielles conséquences néfastes et par la nécessité d’une prise de décision rapide. Le stress, le degré d’incertitude et la pression temporelle peuvent alors influer négativement sur les compétences non techniques de l’équipe. Ces facteurs peuvent, par exemple, accentuer les problèmes de communication, nuire au travail d’équipe et compromettre l’état de santé du patient [3]. C’est pourquoi l’European Resuscitation Council préconise qu’un team leader se dégage de l’équipe afin d’améliorer la prise en charge de l’arrêt cardiaque [5,7]. Pour être efficace, ce leader d’équipe (team leader) doit être en capacité de superviser l’équipe, de fournir des conseils sur les tâches spécifiques et de maintenir un niveau élevé de conscience de la situation afin d’éviter la fixation sur certains aspects des soins. Ce rôle de leader d’équipe est traditionnellement endossé par le médecin [6,11]. Pourtant, les périodes hors présence médicale peuvent être plus ou moins fréquentes selon les organisations. L’infirmier assure alors cette fonction de leader d’équipe, avec un égal impact lorsqu’il est adapté [6,9]. Or, selon l’Ordre national infirmier, la durée d’exercice des infirmiers en établissement public ou privé est estimée à sept ans [12]. Dès lors, il est déterminant que, même novices, les infirmiers soient en capacité d’assurer ce rôle de leader d’équipe dès leur sortie de formation initiale.
L’utilisation de l’outil de simulation en santé est recommandée pour favoriser le développement des compétences non techniques chez les futurs professionnels de santé [5,10]. En leur offrant un espace sécurisé, la simulation en santé leur permet de se confronter à des situations cliniques clefs et de disposer d’échanges réflexifs et coconstruits lors des débriefings structurés avec leurs pairs et leur formateur [5,13]. Sous certaines conditions, cet outil pédagogique apporte une plus-value, car il permet à l’étudiant d’expérimenter le déploiement de ses compétences dans le cadre d’un apprentissage situé et réflexif sans risque pour lui ou pour le patient [14]. Il est complémentaire des supervisions formatives et du modèle de rôle en contexte de stage. Ces séances peuvent alors s’inscrire au sein d’un curriculum de formation mis en place par les centres de formation des professionnels de santé, où d’autres activités d’enseignement et d’apprentissage sont réalisées pour développer les compétences techniques et non techniques des étudiants.
Portant principalement sur des aspects interprofessionnels, ces enseignements sont souvent réalisés « en silos » [10,11,15]. Or, il semblerait que l’utilisation de la formation interprofessionnelle (interprofessional education) ouvre un champ intéressant dans l’apprentissage des compétences non techniques, notamment du leadership [5,10,16]. Pour l’Organisation mondiale de la santé, il faudrait promouvoir ce type de pédagogie, qu’elle définit comme une expérience qui « survient lorsque des étudiants de deux ou plusieurs professions apprennent les uns des autres, les uns sur les autres et les uns avec les autres afin de permettre une collaboration efficace et d’améliorer la santé » [17]. L’utilisation de la simulation en santé en équipes interprofessionnelles est devenue une méthode pédagogique plébiscitée pour favoriser le développement de compétences dans la gestion d’une situation critique ; on parle alors de simulation interprofessionnelle (interprofessional simulation-based training) [10,15,16]. En formation initiale, son influence sur les compétences non techniques semble bien étudiée en présence médicale [8,10,11,16,18,19], ce qui n’est pas le cas en équipes composées uniquement de futurs professionnels paramédicaux, étudiants en soins infirmiers (ESI) et élèves aides-soignants (EAS).
Pour autant, l’étude du leadership en éducation, comme d’ailleurs celles des autres capacités dites non techniques, soulève des questions épistémologiques et méthodologiques complexes. Elles sont notamment liées à l’impossibilité de traiter ces différents concepts comme s’il s’agissait d’entités univoques [8]. Le concept de leadership renvoie ainsi à des représentations très diversifiées selon les chercheurs et les praticiens, et celles-ci n’ont pas toutes la même pertinence pour soutenir l’idée que les attributs reconnus à un leader puissent résulter du développement de capacités, c’est-à-dire d’un apprentissage. Dans le cadre du présent travail, nous l’aborderons au regard des approches psychométriques, telles qu’elles ont communément été mises en œuvre dans le champ de l’évaluation médicale [6,7].
Objectifs
L’objectif principal de cette étude est donc d’évaluer l’influence de l’interprofessionnalité sur l’apprentissage du leadership dans le cadre de dispositifs de formation recourant à la simulation, en comparant respectivement les effets d’équipes associant ESI et EAS ou d’équipes composées seulement d’ESI, face à une situation clinique de gestion de crise, l’arrêt cardiaque adulte, sur simulateur de haute technologie (HT).
Les objectifs secondaires sont d’évaluer l’influence de ce leadership sur les différents degrés de performance des équipes de futurs professionnels paramédicaux face à cette situation clinique de gestion de crise sur simulateur HT, à savoir :
l’association entre le leadership et les performances non techniques ;
l’association entre le leadership et les performances techniques ;
l’association entre les performances non techniques et les performances techniques ;
enfin, les différences de transfert d’apprentissage en situation liée à l’impact du débriefing en contexte mono versus interprofessionnel au cours de la journée.
Méthodes
Il s’agit d’une étude monocentrique, exploratoire et observationnelle, contrôlée, non randomisée avec comparaison par rapport à un groupe historique.
Bien que l’échantillonnage soit restreint (n = 102), l’approche méthodologique est de type expérimental. En effet, il existe un cadre théorique déjà bien reconnu pour l’interprofessionnalité dans la formation des professionnels de santé [7,10,15–17,20]. L’objectif de cette étude est de comparer l’impact de deux orientations pédagogiques différentes (avec ou sans contexte interprofessionnel), et de tester l’hypothèse d’une éventuelle plus-value de l’interprofessionnalité dans la formation initiale des ESI et des EAS sur le développement du leadership lors de séances de simulation en santé de gestion de crise en équipe.
Critères d’évaluation
Pour l’ensemble des critères d’évaluation, des grilles standardisées ont été utilisées pour coter les pratiques observées en situation lors de séances de simulation en santé.
L’évaluation du leadership et des performances non techniques a été réalisée à partir de l’échelle Team Emergency Assessment Measure (TEAM) dans sa validation en langue française : f-TEAM (french-TEAM ; Cronbach 0.95 ; Annexe A) [21].
Le leadership a été évalué par les scores obtenus aux items 1 et 2 de la f-TEAM. Ces items ont été cotés selon une échelle de Likert à cinq points (de 0 à 4). La mesure du leadership de l’équipe était donc exprimée par un score total sur une échelle entre 0 et 8.
La performance non technique a été évaluée par les scores obtenus aux items de 3 à 12 de la f-TEAM. Ces items ont été cotés selon une échelle de Likert à cinq points (de 0 à 4) à l’exception de l’item 12 (de 1 à 10). Ainsi, la mesure de la performance non technique a été exprimée par un score total sur une échelle entre 1 et 46.
La performance technique a été évaluée à l’aide d’une échelle crée à partir des directives de l’European Resuscitation Council [5]. Elle se rapproche de celle utilisée par d’autres équipes dans une contexte similaire [18]. Elle est composée de 15 items cotés selon une échelle de Likert à trois points (de 0 à 2), ce qui permet de générer un score total entre 0 et 30 pour mesurer la performance technique de l’équipe.
Inclusion
L’inclusion des étudiants a été réalisée au Centre de formation des professionnels de santé (CFPS) de Gap (France) après les avoir informés et recueilli leur non-opposition. Les critères d’inclusion des ESI étaient l’inscription en semestre 5 (début de 3e année) et la validation du deuxième niveau de l’Attestation de formation aux gestes et soins d’urgences (AFGSU 2). Les critères d’inclusion des EAS étaient l’inscription en semestre 2 et la validation de l’AFGSU 2. L’échantillon était donc composé d’étudiants de fin de cycle ayant déjà validé une formation aux premiers secours. Le critère de non-inclusion était le redoublement, car le design de l’étude faisait appel à un groupe historique. Le critère d’exclusion était l’opposition à l’utilisation des données associées. Au total, 102 étudiants ont été inclus : 42 ESI dans le groupe historique (n = 42) ; 40 ESI et 20 EAS dans le groupe expérimental (n = 60).
Déroulement de l’étude
Constitution des équipes
Les équipes, constituées de trois étudiants, ont été randomisées par tirage au sort afin de limiter le biais de regroupement d’étudiants ayant déjà l’habitude d’interagir ensemble.
Groupe contrôle monoprofessionnel historique
Le passage sur simulateur s’est fait en équipe monoprofessionnelle de trois ESI. Les conditions de passage sur simulateur ont été similaires à celles au groupe expérimental décrit ci-après. Vingt-huit observations ont ainsi été obtenues à partir de nos critères d’évaluations.
Groupe expérimental interprofessionnel
Les participants ont été confrontés à des situations cliniques de gestion de crise (arrêt cardiaque adulte) en équipe sur simulateur HT. Le passage sur simulateur HT s’est fait en équipe interprofessionnelle de trois (deux ESI ; un EAS). Ainsi, 40 observations ont été obtenues à partir de nos critères d’évaluation puisque chaque équipe a réalisé deux simulations (deux scénarios différents).
Briefing général et spécifique
Avant de commencer l’étude, chaque participant a reçu en groupe un briefing général structuré par le formateur de 20 minutes. Son contenu était standardisé. Il a permis à chacun de se présenter et de décrire ses attentes. Ce briefing a également permis de poser un cadre sécurisant à la pratique sur simulateur (caractère formatif, bienveillance, respect mutuel, confidentialité, droit à l’erreur, contrat fictionnel). Un briefing environnemental structuré de la salle de simulation de 30 minutes a permis de présenter le simulateur HT ainsi que l’environnement de travail. Quatre scénarios différents se sont déroulés par la suite. Avant chaque scénario, un briefing de cas a été réalisé par le formateur comprenant la description du contexte de la prise en charge et les différents antécédents médicaux.
Choix et déroulement des scénarios
L’ensemble des situations cliniques simulées étaient des prises en charge d’arrêt cardiaque adulte. La durée moyenne des scénarios était de 10 à 15 minutes. Les scénarios étaient différents, mais équivalents en termes de difficultés et d’attentes. Les équipes ont alterné dans la journée des temps de passage active sur le simulateur HT et des temps d’observation actifs dans une salle à proximité, où était retransmise en direct l’activité de la salle de simulation, si bien que quand une équipe agissait, l’autre équipe observait, et inversement. Il y a donc eu deux passages sur simulateur HT (donnant lieu au recueil de données) et deux positions d’observation active par équipe pendant la journée. La composition des équipes est demeurée stable durant la journée.
Débriefing
Après le déroulement de chaque scénario, un débriefing structuré d’orientation plutôt socio-cognitiviste était réalisé avec l’équipe ayant agi et celle ayant observé la situation simulée. Ce débriefing était conduit par une équipe de formateurs respectant plusieurs étapes : les réactions, la description, l’analyse et la synthèse [13]. Ce débriefing était centré à la fois sur les processus, sur les ressources mobilisées, les stratégies mises en œuvre et les comportements observés [14] et des axes d’amélioration ont été proposés par les participants. Le recueil des scores (leadership, performances non techniques et techniques) a été réalisé à l’issue du débriefing dans une salle dédiée, à l’écart des apprenants.
Le schéma général de l’étude est présenté sur la figure 1.
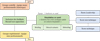 |
Fig. 1 Schéma de l’étude LEADERSHIP. |
Analyse statistique des données
L’analyse statistique a été réalisée à l’aide du logiciel en ligne pvalue.io (Copyright © Medistica, Paris, France). Les conditions d’application des tests utilisés ont été vérifiées au préalable. Les différents tests ont été considérés comme significatifs au seuil de 0, 05. La durée de participation était d’une journée, incluse dans le curriculum de formation des étudiants. Aucune donnée manquante n’a été à déplorer. Aucun ajustement n’a été réalisé dans cette étude.
Données générales
L’analyse statistique a comporté en premier lieu une analyse descriptive de la population de l’étude et des paramètres étudiés, globalement et par groupe avec évaluation des fréquences absolues et relatives (et leurs intervalles de confiance à 95 %) pour les variables catégorielles, et évaluation des moyennes et écarts-types, médianes et interquartiles pour les variables quantitatives.
Analyse des critères de jugement
Les comparaisons ont été effectuées à l’aide d’un modèle de régression pénalisée de type Least Absolute Shrinkage and Selection Operation (LASSO). Le coefficient de pénalité (lambda) a été choisi de manière à ce qu’il fournisse une erreur d’estimation inférieure à un écart-type de l’erreur minimale obtenue par validation croisée 10 fois, tout en étant le plus parcimonieux possible. Aucune variable n’avait de coefficient différent de 0 avec ce coefficient lambda. Ce modèle nous a permis de prendre en compte la répétition des observations d’une même équipe.
Résultats
Analyse descriptive de la population de l’étude et des paramètres étudiés
L’ensemble des participants de cette étude remplissaient les critères d’inclusion décrits précédemment. Les moyennes d’âge dans les deux groupes étaient très proches : 26 ans (± 2,03) pour le groupe monoprofessionnel et 25 ans (± 2,11) pour le groupe interprofessionnel. Il y avait sensiblement plus d’hommes dans le groupe monoprofessionnel (17 %) que dans le groupe interprofessionnel (13 %) (Tab. I). Ces écarts, mineurs, pouvaient être expliqués par la présence de la promotion d’EAS (population plus jeune et féminine) dans le groupe interprofessionnel.
L’inclusion de ces participants a permis le recueil des 40 observations en situation d’interprofessionnalité qui s’ajoutaient aux 28 observations en situation monoprofessionnelle déjà récoltées au sein du groupe historique. L’analyse descriptive des paramètres étudiés (Tab. II) décrit des différences entre les groupes avec une augmentation des scores au sein du groupe interprofessionnel.
Analyse descriptive de l’échantillon.
Analyse descriptive des paramètres étudiés.
Influence de l’interprofessionnalité sur la prise de leadership
Les scores de leadership obtenus durant les séances de simulation en santé de gestion de crise en équipe étaient significativement plus importants (Fig. 2) dans les équipes d’étudiants en santé en situation d’interprofessionnalité comparées aux équipes monoprofessionnelles (5,03 (± 2,29) vs. 3,61 (± 2,13), différence moyenne −1,21, 95 % IC −2,26 à −0,168, p < 0,05, Tab. III).
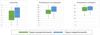 |
Fig. 2 Répartitions des scores de leadership, de performance non technique et de performance technique durant la simulation de réanimation cardiopulmonaire au sein de groupes d’étudiants en santé en condition monoprofessionnelle et interprofessionnelle. |
Influence de l’interprofessionnalité sur le leadership, la performance non technique et technique.
Associations entre leadership, performances non techniques et techniques
Il existait une association significative entre la prise de leadership et les performances non techniques des équipes d’étudiants face à une situation de gestion de crise en équipe sur simulateur HT (r = 0,826, 95 % IC 0,731 à 0,889, p < 0,001). Il existait également une association significative entre la prise de leadership et les performances techniques (r = 0,684, 95 % IC 0,532 à 0,793, p < 0,001). Finalement, il existait aussi une association significative entre les performances non techniques, les performances techniques et le leadership (r = 0,752, 95 % IC 0,626 à 0,840, p < 0,001, Tab. IV). Une représentation graphique des analyses linéaires est synthétisée dans la figure 3.
Associations entre leadership, performances non techniques et performances techniques.
 |
Fig. 3 Analyses linéaires entre les scores de leadership, de performances non techniques et de performances techniques. |
Influence de l’interprofessionalité sur le transfert d’apprentissage à court terme
Une comparaison des moyennes obtenues sur les différents critères entre les séances du matin et les séances d’après-midi révélait un transfert d’apprentissage à court terme non significatif chez les étudiants en santé en contexte monoprofessionnel (à l’exception des performances techniques : 21,0 (± 4,79) vs. 4,9 (± 5,02), p < 0,05, Tab. V). À l’inverse, il existe dans le groupe interprofessionnel une amélioration significative entre les moyennes des scores obtenus sur l’ensemble des critères le matin vs. l’après-midi (Fig. 4).
Influence de l’interprofessionnalité sur le transfert d’apprentissage entre le matin et l’après-midi pour les scores globaux, de leadership, de performance non technique et de performance technique.
 |
Fig. 4 Comparaison des scores de performances observées le matin ou l’après-midi chez les équipes en contexte mono et interprofessionnel face à une situation de gestion de crise en équipe sur simulateur de haute technologie. P = performance ; N = non ; mono = monoprofessionnel ; inter = interprofessionnel. |
Discussion
Influence de l’interprofessionnalité sur la prise de leadership
Lors de la gestion d’arrêt cardiaque adulte sur simulateur HT, l’étude semble montrer une influence positive de l’interprofessionnalité sur la prise de leadership des futurs professionnels de santé paramédicaux. Ainsi, un score de leadership plus élevé était observable chez les équipes composées d’ESI et d’EAS (comparativement à celles composées uniquement d’ESI) (Fig. 2). Ces résultats sont cohérents avec ceux décrits dans la littérature en présence médicale [10,16,20]. La perspective de l’apprentissage et l’enseignement contextualisé authentique (AECA) [22] pourrait apporter un éclairage. Pour l’AECA, c’est l’authenticité du contexte d’enseignement qui favorise le transfert des apprentissages dès lors qu’il se rapproche les plus possible de la réalité et à condition que des interventions pédagogiques spécifiques soient mises en œuvre pour préparer ce transfert [22]. En contexte clinique réel, le leadership est une compétence non technique déployée pour travailler en équipe souvent interprofessionnelle [8,11,15,17]. Ainsi, la compétence est « à la fois le produit de l’activité réalisée, du contexte “socio-relationnel” l’entourant et de la culture de laquelle elle provient ou dans laquelle elle est utilisée » [22] ; c’est le concept de cognition contextualisée (situated cognition). Ce concept repose sur deux grandes idées qui permettent d’éclairer les choses [22] : 1) le traitement de l’information est indissociable du contexte dans lequel il prend place ; 2) le contexte d’apprentissage et d’enseignement influence de manière déterminante la représentation et l’utilisation qui seront faites des connaissances.
Ainsi, la contextualisation interprofessionnelle des simulations réalisées dans le groupe expérimental pourrait avoir contribué plus favorablement à l’authenticité du contexte d’apprentissage des étudiants de ce groupe (comparativement à ceux du groupe contrôle historique). Or, lorsqu’un étudiant estime que la situation d’apprentissage proposée est plus proche de son futur métier, sa motivation à s’investir cognitivement dans la tâche (et donc dans l’apprentissage) augmente [13,15,17,22]. La simulation interprofessionnelle pourrait alors être associée à une évolution des représentations, de l’identité professionnelles des étudiants, ce qui participerait à une plus grande coopération entre les métiers et à une plus grande projection vers leurs statuts de professionnel de santé [11,19]. Cet effet a d’ailleurs été retrouvé dans cette étude lors des débriefings interprofessionnels post simulation avec une réelle découverte des compétences et du champ d’action de l’autre profession, ainsi que des interactions qui existent au sein de la prise en charge.
Associations entre leadership, performances non techniques et performances techniques
Il a été également retrouvé des associations entre la prise de leadership, les performances non techniques et les performances techniques. Lorsque le score de leadership augmentait, les performances non techniques augmentaient ainsi que les performances techniques de l’équipe (Fig. 3). Ces associations sont également retrouvées dans la littérature [5,6,16,18,23]. La présence d’un leadership adapté semble améliorer la performance de l’équipe entière, en particulier sur le respect des recommandations de bonnes pratiques professionnelles (guidelines) et la performance non technique de l’équipe [6,9]. Une association positive a également été retrouvée entre les performances non techniques et les performances techniques (Fig. 3). Les performances non techniques sont considérées comme un levier majeur pour diminuer les erreurs médicales évitables [1,7,18,23]. La formation aux compétences non techniques pourrait ainsi réduire les erreurs et améliorer le devenir des patients [5,10,17]. Pour autant, la relation entre les performances non techniques et techniques est encore mal comprise, et les données restent contradictoires [23]. Cette relation peut dépendre de la situation spécifique ou de circonstances comme le niveau de stress des participants [7,18,23]. Ce dernier aspect, non quantifié dans notre étude, pouvait être considéré comme modéré à élevé pour chacun des participants au regard de leur statut de novice et des ressentis exprimés lors de la première étape des débriefings [11,19]. Pour autant, le caractère sécurisant l’interprofessionnalité semble avoir eu un effet protecteur sur l’équipe et semble avoir participé au déploiement chez les étudiants de ces compétences complexes.
Influence de l’interprofessionalité sur le transfert d’apprentissage à court terme
Il semble exister un transfert d’apprentissage lors de la journée de simulation en santé au niveau des compétences techniques au sein de nos groupes mono et interprofessionnels. Les scores de performances techniques étaient généralement élevés dès le matin (> 20/30) ce qui témoignait d’une rétention des aptitudes à effectuer les gestes d’urgence acquis durant l’AFGSU 2 (prérequis à l’inclusion dans cette étude). L’augmentation de ces scores entre les séances de simulation du matin et de l’après-midi était significative (Fig. 4). En revanche, il n’existait une progression significative en ce qui concerne le leadership et les performances non techniques entre le matin et l’après-midi que dans le groupe interprofessionnel uniquement. L’hypothèse explicative décrite précédemment, à savoir, une différence d’engagement du groupe lié à une contextualisation plus authentique, semble ici transposable [22]. Par ailleurs, il est à souligner que la population étudiée est composée uniquement d’ESI et d’EAS de fin de cycle. Ainsi, en dehors des situations simulées, ces futurs professionnels de santé n’ont probablement jamais été confrontés en autonomie à la gestion d’une situation de crise en équipe telle que la gestion d’un arrêt cardiaque adulte. Si l’AFGSU 2 peut avoir créé une expérience antérieure commune des techniques de réanimation cardiaque, en termes de capacités non techniques et de leadership, ces séances de simulation représentent une première expérience. Or, si tout savoir est enraciné dans l’expérience, au regard de la perspective de l’apprentissage expérientiel telle que la propose Kolb, l’apprentissage se structure en un cycle comprenant quatre phases : expérimentation active, expérience concrète, observation réfléchie et conceptualisation abstraite [20]. Probablement, l’effet de l’expérimentation active et de l’expérience concrète de l’interprofessionnalité a influencé plus fortement les phases d’observation réfléchie et de conceptualisation abstraite au niveau du débriefing structuré [13,15,20] dans le groupe interprofessionnel par rapport au groupe monoprofessionnel. Si ce transfert d’apprentissage a été observé durant la journée de simulation en santé, il est nécessaire qu’il soit transféré en situation réelle. Pourtant, la durée de l’impact sur la qualité des soins et le devenir des patients après une formation par des simulations interprofessionnelles sur les compétences non techniques reste très variables selon les études allant d’une semaine à deux ans [16].
Limites
Le caractère monocentrique et l’utilisation d’un groupe témoin historique limitent la validité interne de notre étude. La participation d’étudiants de différents centres et la randomisation (soit des équipes, soit des centres en fonction de la faisabilité sur le terrain) permettraient d’améliorer la qualité de l’étude.
Bien que l’utilisation d’une grille validée en version française (f-TEAM) [21] a permis une quantification plus fiable des compétences non techniques, il est important de rappeler que cet outil a été développé initialement pour les équipes d’urgence (Team Emergency Assessment Measure). L’utilisation d’un outil d’évaluation des compétences non techniques chez une équipe non spécialisée pourrait représenter une piste intéressante.
Par ailleurs, la grille f-TEAM postule implicitement que le leadership, de même que les capacités non techniques, pourraient être pensées comme des entités univoques. Comme nous l’avons évoqué dans le cadre de la problématique introductive, un tel point de vue est en partie réducteur. Il serait pertinent que des études complémentaires, à la fois qualitatives et quantitatives, documentent le leadership en tant que résultat d’un apprentissage à l’aide d’autres outils et d’autres méthodes de recueil de données, élaborés en lien explicite avec des conceptions alternatives du leadership.
Conclusion
Dans le cadre d’un dispositif de formation à la gestion d’un arrêt cardiaque adulte recourant à un simulateur HT, l’interprofessionnalité semble apporter une plus-value dans le développement du leadership, ainsi que des compétences techniques et non techniques, chez les équipes constituées d’ESI et d’EAS. Cette influence positive suggère que l’authenticité du contexte interprofessionnel permettrait un meilleur engagement des étudiants dans l’apprentissage et favoriserait ainsi le développement de leurs compétences, notamment au niveau du leadership. Ce dernier semble corrélé à une augmentation des performances non techniques et des performances techniques de l’équipe entière. Ceci suggère une amélioration du respect des recommandations de bonnes pratiques professionnelles, avec in fine un impact favorable sur la prise en charge des patients. Enfin, l’influence positive de l’interprofessionnalité sur le transfert des apprentissages en cours de journée de simulation laisse entendre qu’il existerait un impact du cycle d’apprentissage différent lorsque celui-ci intervient dans un contexte plus proche de la réalité. Cet apport de l’interprofessionnalité ouvre la voie à de nombreuses pistes de réflexion et de développement concernant son déploiement à d’autres unités d’enseignement. L’étude de la transférabilité des acquis de ces simulations pour d’autres prises en charge et la durée de cet impact semblent des voies d’exploration intéressantes.
Contributions
Jerome Molle a participé à la conception du protocole de recherche, au recueil des données, à l’analyse statistique, à l’interprétation des résultats et à l’écriture du manuscrit. Marie-Annick Hidoux a participé à la conception du protocole de recherche, au recueil des données et à l’interprétation des résultats. Bruno Bellet a participé à la conception du protocole de recherche.
Liens d’intérêts
Aucun auteur ne déclare de conflit d’intérêts en lien avec le contenu de cet article.
Approbation éthique
L’étude a été menée en conformité avec la loi de bioéthique et les dispositions législatives et réglementaires relatives aux traitements de données à caractère personnel mis en œuvre dans le cadre des recherches n’impliquant pas la personne humaine, des études et évaluations dans le domaine de la santé (Méthodologie de référence MR-004 : https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000037187498).
Annexe A Mesure d’évaluation d’une équipe d’urgence (f-TEAM)
Références
- Institute of Medicine, Committee on Quality of Health Care in America. To Err is human: building a safer health system. Washington (DC): National Academies Press, 2000. [Google Scholar]
- Reason J. Understanding adverse events: the human factor. In: Vincent C, Williams J (Eds.). Clinical risk management: enhancing patient safety (2nd ed.). London: BMJ Books, 2005:9‐30. [Google Scholar]
- Michel P, Quenon J-L, Daucourt V, Burdet S, Hoarau D, Klich A, et al. Incidence des événements indésirables graves associés aux soins dans les établissements de santé (Eneis3) : quelle évolution dix ans après ? Bull Epidemiol Hebd (Paris) 2022:229‐37. [Google Scholar]
- Luc G, Baert V, Escutnaire J, Genin M, Vilhelm C, Di Pompéo C, et al. Epidemiology of out-of-hospital cardiac arrest: a French national incidence and mid-term survival rate study. Anaesth Crit Care Pain Med 2019;38:131‐5. [CrossRef] [PubMed] [Google Scholar]
- Greif R, Lockey A, Breckwoldt J, Carmona F, Conaghan P, Kuzovlev A, et al. European Resuscitation Council Guidelines 2021: Education for resuscitation. Resuscitation 2021;161:388‐407. [CrossRef] [PubMed] [Google Scholar]
- Fernandez Castelao E, Russo SG, Riethmüller M, Boos M. Effects of team coordination during cardiopulmonary resuscitation: a systematic review of the literature. J Crit Care 2013;28:504‐21. [CrossRef] [PubMed] [Google Scholar]
- Prineas S, Mosier K, Mirko C, Guicciardi S. Non-technical skills in healthcare. In: Donaldson L, Ricciardi W, Sheridan S, Tartaglia R (Eds.). Textbook of patient safety and clinical risk management. Cham: Springer, 2021:413‐34. [CrossRef] [Google Scholar]
- Arweiler D, Noyeau É, Charlin B, Millette B, Hodges B. Le leadership comme facteur de changement dans le champ de la santé : rôle de l’éducation médicale. Pédagogie Médicale 2010;11:239‐53. [CrossRef] [EDP Sciences] [Google Scholar]
- Husebø SE, Olsen ØE. Actual clinical leadership: a shadowing study of charge nurses and doctors on-call in the emergency department. Scand J Trauma Resusc Emerg Med 2019;27:1‐9. [CrossRef] [PubMed] [Google Scholar]
- L’Her E, Geeraerts T, Desclefs J, Benhamou D, Blanie A, Cerf C, et al. Intérêts de l’apprentissage par simulation en soins critiques. Recommandations de pratiques professionnelles communes de la Société de réanimation de langue française, Société française d’anesthésie et de réanimation, Société française de médecine d’urgence, Société francophone de simulation en Santé, 2019 [On-line]. Disponible sur : https://sfar.org/interets-de-lapprentissage-par-simulation-en-soins-critiques/. [Google Scholar]
- Policard F. Apprendre ensemble à travailler ensemble : l’interprofessionnalité en formation par la simulation au service du développement des compétences collaboratives. Rech Soins Infirm 2014;117:33. [CrossRef] [Google Scholar]
- Chamboredon P. Ségur de la santé : l’Ordre national des infirmiers portera la voix des 700 000 infirmiers de France pour une revalorisation globale de la profession. Paris : ONI, 2020 [On-line]. Disponible sur : https://www.ordre-infirmiers.fr/assets/files/000/pdf/ONI_CP_SegurSante.pdf. [Google Scholar]
- Eppich W, Cheng A. Promoting excellence and reflective learning in simulation (PEARLS): development and rationale for a blended approach to health care simulation debriefing. Simul Healthc 2015;10:106‐15. [CrossRef] [PubMed] [Google Scholar]
- Rivière E, Jaffrelot M, Jouquan J, Chiniara G. Debriefing for the transfer of learning: the importance of context. Acad Med 2019;94:796‐803. [CrossRef] [PubMed] [Google Scholar]
- Houzé-Cerfon C-H, Boet S, Marhar F, Saint-Jean M, Geeraerts T. L’éducation interprofessionnelle des équipes de soins critiques par la simulation : concept, mise en œuvre et évaluation. Presse Med 2019;48:780‐7. [CrossRef] [PubMed] [Google Scholar]
- Fung L, Boet S, Bould MD, Qosa H, Perrier L, Tricco A, et al. Impact of crisis resource management simulation-based training for interprofessional and interdisciplinary teams: a systematic review. J Interprof Care 2015;29:433‐44. [CrossRef] [PubMed] [Google Scholar]
- World Health Organization. Framework for action on interprofessional education & collaborative practice. Geneva: WHO, 2010 [On-line]. Disponible sur : https://www.who.int/publications/i/item/framework-for-action-on-interprofessional-education-collaborative-practice. [Google Scholar]
- Krage R, Zwaan L, Tjon Soei Len L, Kolenbrander MW, van Groeningen D, Loer SA, et al. Relationship between non-technical skills and technical performance during cardiopulmonary resuscitation: does stress have an influence? Emerg Med J 2017;34:728‐33. [CrossRef] [PubMed] [Google Scholar]
- Le Lan A, Allory E, Mancheron P, Boudet H, Banatre A, Renaut P. Influence ressentie d’un dispositif de formation interprofessionnelle par simulation pour des étudiants infirmiers et des internes de médecine générale. Pédagogie Médicale 2019;20:3‐11. [CrossRef] [EDP Sciences] [Google Scholar]
- Poore JA, Cullen DL, Schaar GL. Simulation-based interprofessional education guided by Kolb’s experiential learning theory. Clin Simul Nurs 2014;10:e241‐7. [CrossRef] [Google Scholar]
- Maignan M, Koch F-X, Chaix J, Phellouzat P, Binauld G, Collomb Muret R, et al. Team Emergency Assessment Measure (TEAM) for the assessment of non-technical skills during resuscitation: validation of the French version. Resuscitation 2016;101:115‐20. [CrossRef] [PubMed] [Google Scholar]
- Vanpee D, Frenay M, Godin V, Bédard D. Ce que la perspective de l’apprentissage et de l’enseignement contextualisés authentiques peut apporter pour optimaliser la qualité pédagogique des stages d’externat. Pédagogie Médicale 2009;10:253‐66. [CrossRef] [EDP Sciences] [Google Scholar]
- Riem N, Boet S, Bould MD, Tavares W, Naik VN. Do technical skills correlate with non-technical skills in crisis resource management: a simulation study. Br J Anaesth 2012;109:723‐8. [CrossRef] [PubMed] [Google Scholar]
Citation de l’article : Molle J, Hidoux M-A, Bellet B. Influence de l’interprofessionnalité sur l’apprentissage du leadership dans le cadre de dispositifs de formation paramédicale recourant à la simulation. Étude LEADERSHIP. Pédagogie Médicale 2023:24;19-29
Liste des tableaux
Influence de l’interprofessionnalité sur le leadership, la performance non technique et technique.
Associations entre leadership, performances non techniques et performances techniques.
Influence de l’interprofessionnalité sur le transfert d’apprentissage entre le matin et l’après-midi pour les scores globaux, de leadership, de performance non technique et de performance technique.
Liste des figures
 |
Fig. 1 Schéma de l’étude LEADERSHIP. |
| Dans le texte | |
 |
Fig. 2 Répartitions des scores de leadership, de performance non technique et de performance technique durant la simulation de réanimation cardiopulmonaire au sein de groupes d’étudiants en santé en condition monoprofessionnelle et interprofessionnelle. |
| Dans le texte | |
 |
Fig. 3 Analyses linéaires entre les scores de leadership, de performances non techniques et de performances techniques. |
| Dans le texte | |
 |
Fig. 4 Comparaison des scores de performances observées le matin ou l’après-midi chez les équipes en contexte mono et interprofessionnel face à une situation de gestion de crise en équipe sur simulateur de haute technologie. P = performance ; N = non ; mono = monoprofessionnel ; inter = interprofessionnel. |
| Dans le texte | |
Current usage metrics show cumulative count of Article Views (full-text article views including HTML views, PDF and ePub downloads, according to the available data) and Abstracts Views on Vision4Press platform.
Data correspond to usage on the plateform after 2015. The current usage metrics is available 48-96 hours after online publication and is updated daily on week days.
Initial download of the metrics may take a while.


