| Issue |
Pédagogie Médicale
Volume 24, Number 4, 2023
|
|
|---|---|---|
| Page(s) | 241 - 251 | |
| Section | Recherche et Perspectives | |
| DOI | https://doi.org/10.1051/pmed/2023018 | |
| Published online | 15 janvier 2024 | |
Patient formateur : quel impact sur les représentations des étudiants ? Étude qualitative auprès d'étudiants en kinésithérapie
What impact can a Patient Educator have on students' representations? Qualitative study with physiotherapy students
1
Unité de formation en masso-kinésithérapie, Besançon, France
2
Master de pédagogie en sciences de la santé, Centre de formation et de recherche en pédagogie des sciences de la santé, Université de Strasbourg, Strasbourg, France
* Correspondance et offprints : Marie Jounin, Unité de formation en masso-kinésithérapie de Besançon, France ; Téléphone : 00 33 6 74 77 00 47. Mailto : e-mail: Cette adresse e-mail est protégée contre les robots spammeurs. Vous devez activer le JavaScript pour la visualiser.
Reçu :
28
Janvier
2020
commentaires éditoriaux adressés à l'auteur le 15 septembre 2021 et le 7 novembre 2023
Accepté :
11
Novembre
2023
Résumé
Contexte : Le partenariat de soins entre professionnels et patients est fondé sur la reconnaissance des patients comme acteurs de soins à part entière ainsi que sur la reconnaissance de l'interdépendance de leurs savoirs avec ceux des professionnels. Pour contribuer au déploiement de ce modèle de soin, l'intégration de patients partenaires formateurs dans la formation des futurs soignants est considérée comme un des leviers les plus pertinents. Objectif : Observer l'impact d'un enseignement en partenariat patient-professionnel sur les représentations d'étudiants en masso-kinésithérapie. Méthodes : Dans le cadre de cette étude qualitative monocentrique, des étudiants en deuxième année de formation en masso-kinésithérapie ont été répartis en deux groupes. Chaque groupe a participé à une séquence d'enseignement en éducation thérapeutique du patient, l'un avec un patient formateur, l'autre avec un formateur kinésithérapeute. Les représentations d'étudiants des deux groupes ont été explorées via des entretiens semi-directifs. Résultats : Faire l'expérience d'une formation construite et animée par un patient formateur, même lorsqu'elle est courte et non-reproduite dans le temps, semble affecter les représentations des étudiants, notamment dans leur reconnaissance des savoirs expérientiels des patients. Il ressort que les étudiants ayant participé à l'enseignement du patient formateur considèrent davantage les patients comme porteurs d'une expertise dans les soins et pouvant agir comme formateur dans leur parcours professionnel. Conclusion : Cette étude plaide pour le développement de l'inclusion de patients formateurs en santé. Elle donne lieu à de nouveaux questionnements qui permettraient d'aller plus loin dans la compréhension des répercussions engendrées sur les étudiants.
Abstract
Context and background: Care partnerships between professionals and patients are based on the recognition of patients as full players in the care process, and on the tacit acknowledgement of the interdependence of their knowledge with that of professionals. To foster the emergence of this model of care, integrating the patient-as-resource within initial and continuous training of healthcare professionals is seen as one of the most relevant levers. Objective: To observe patient partnership's teaching impact on physiotherapy students' representations. Methods: In this single-center qualitative study, second year students in physiotherapy were divided into two groups. Each group participated in a patient therapeutic education session, one with a patient-as-teacher, the other one with a physiotherapist as teacher. Students' representations from both groups were explored through semi-directed interviews with a sample of students from each group. Results: Experiencing training course co-built and co-led by a patient-as-trainer, even when it's a short session and not reproduced over time, seems to have an impact on students' representations, particularly in their recognition of patients' experiential knowledge. It seems that students who have been taught by a patient-as-teacher are more likely to consider patients as bearers of significant expertise in care as well as legitimate teachers in their professional curriculum. Conclusion: If deploying the culture of partnership in care is the objective, this study supports that patient involvement in health training is one of the keys to reaching it. It also raises new questions that would allow deeper understanding of the impacts on students' representations and professional practices.
Mots clés : formation en santé / patient formateur / patient partenaire / relation de soin / représentations / masso-kinésithérapie
Key words: health education / patient-as-teacher / patient partnership / relationship in care / representations / physiotherapy
© SIFEM, 2024
Introduction
L'expérience de l'enseignement en masso-kinésithérapie conduit à se questionner sur les représentations des étudiants quant au patient dans la relation de soin. De façon plus précise, il est pertinent de s'interroger sur l'impact d'un enseignement réalisé par des patients formateurs sur les représentations que les futurs professionnels de la santé se font des patients dans la relation de soin.
Problématique
La relation de soin
La relation de soin s'installant entre un professionnel de santé et un patient pourrait se résumer a minima à une simple relation conventionnée qui met en situation deux personnes, chacune ayant son rôle. Cependant, selon Pierron, une relation peut se définir par « une succession d'interactions s'inscrivant dans une continuité et un lien ; chaque interaction est affectée par les interactions passées et affecte à son tour les interactions futures », l'interaction portant un caractère ponctuel [1]. Ainsi, une relation s'inscrit dans une complexité subjective portant un passé et qui affecte le futur. De plus, Formarier souligne la complexité de la relation à l'autre en raison de ses aspects « dynamiques » et « imprévisibles » bien que « codifiés » [2]. Une relation est donc complexe car elle est subjective et se construit grâce à des moments de rencontres, d'échanges qui présentent tous un caractère unique.
La relation de soin porte des enjeux forts, quotidiens et vitaux, qui impliquent la subjectivité dans la relation à un niveau d'engagement personnel et d'attentes fortes, sous-tendues par les représentations de chacun. Les représentations des patients sur cette relation de soin vont dans le sens d'une « relation de soin singulière, unique ». Ceci peut créer une dissonance avec les représentations des soignants à l'égard d'une relation qui « ne dépasse souvent pas le stade d'interactions » [2].
Bien qu'une relation de soin soit le fruit d'une rencontre entre deux sphères (celle, souvent personnelle, des patients et celle, professionnelle, des soignants), accompagner le patient vers l'autonomie passe par l'instauration d'une « relation symétrique » à travers « des interactions et des relations égalitaires » [2], ce qui n'est possible que si la relation dépasse la simple interaction.
Formarier suggère une dynamique de mouvance : « il semble nécessaire de faire évoluer les conceptions de soins, de changer de regard et de stratégie pour considérer le patient comme une personne autonome, porteur de ressources (et non seulement de besoins), acteur dans la prise en charge de sa santé et de ses soins. (p. 36) » [2]
Une évolution profonde de la relation entre soignants et soignés est en cours. Elle a été alimentée par la création de réseaux et d'associations de patients à partir des années 1980 en réponse à un fort besoin exprimé par les patients d'être entendus dans leurs choix et reconnus dans leur expertise. En parallèle, l'accessibilité aux informations à l'ère numérique s'est accrue. Pour Pierron, ces phénomènes « déstabilise[nt] une autorité médicale qui croit sa légitimité fondée sur la connaissance des uns et l'ignorance des autres. (p. 46) » [1].
Cette évolution peut être représentée au regard de trois types successifs de relation : le paternalisme médical, l'approche centrée sur le patient et le partenariat de soins (Fig. 1). Respectivement, le paternalisme considère le patient comme passif – car ignorant –, obéissant à un soignant savant, tandis que l'approche centrée sur le patient impulse une forte dynamique de prise en compte du patient, tout en gardant un « monopole du rôle de soignant », et que le partenariat « propose de considérer le patient comme un soignant et un membre à part entière – un partenaire – de l'équipe de soins (p. 42) » [3], en s'appuyant sur les savoirs des uns et des autres et sur les compétences de soins que les patients développent à travers leurs expériences. Cette évolution vers un nouveau paradigme est décrite par Pomey et al. comme constitutive du modèle de Montréal (« Montreal model »), proposé comme l'un des modèles contemporains en termes de construction commune entre professionnels de santé et patients.[3]
 |
Figure 1 Le modèle "patient partenaire" et ses prédécesseurs (Reproduit de Pomey MP, Flora L, Karazivan P, Dumez V, Lebel P, Vanier MC, et al.[3]). |
Des patients partenaires formateurs
Dans la perspective du modèle de Montréal, le patient partenaire dans ses soins est une « personne progressivement habilitée, au cours de son parcours de santé, à faire des choix de santé libres et éclairés » [4] ; « ses savoirs expérientiels sont reconnus et ses compétences de soins développées avec l'aide des intervenants de l'équipe[…]. Tout en reconnaissant et en respectant l'expertise des membres de l'équipe, il oriente leurs préoccupations autour de ses besoins et de son projet de vie. » [5]
Cette conception de la place des patients dans les soins fait écho à la notion d'autonormativité développée par Barrier, qui désigne par ce terme « une capacité potentielle du patient à découvrir et gérer par lui-même sa norme de santé véritable, dans le cadre de la maladie chronique. (p. 273) » [6]. Barrier oppose l'autonormativité à l'observance en définissant l'autonormativité comme « un désir de (bien) se soigner, intégré à un désir de (bien) vivre » (p. 285), alors que l'observance peut se définir par une « soumission à une législation perçue comme extérieure (p. 285) » [6]. En outre, l'auteur décrit un « processus d'appropriation » (p. 283) vécu par les patients, qui s'exprime par une acquisition de savoirs expérientiels permettant de développer des compétences non seulement curatives et correctives mais aussi préventives en termes de traitement. D'autres auteurs soulignent l'importance et la richesse des savoirs expérientiels des patients [7].
Dans le cadre du développement du partenariat de soins dans les pratiques courantes, différents leviers sont en évolution : l'éducation auprès du grand public, le travail avec les institutions, la recherche et la formation des futurs professionnels de santé. Ce dernier point sera celui développé dans la suite de ce travail. La richesse des savoirs expérientiels des patients a toute sa place dans les soins et donc dans la formation initiale en santé. Des personnes présentant à la fois un profil de patient partenaire dans ses soins et de pédagogue participent aujourd'hui à la formation des professionnels de santé de demain. Selon Goulet et al., le partenariat en enseignement correspond à « une collaboration active, équitable entre des professionnels et des patients concernant la planification, l'implantation et l'évaluation des services en éducation (p. 56) » [8]. Or, il apparaît que l'intégration de patients partenaires au profil de formateur en enseignement produit des résultats décrits comme positifs à la fois pour les patients partenaires, l'équipe d'enseignement et les étudiants [3]. Plusieurs intérêts forts apparaissent en effet dans la démarche de co-formation professionnel/patient.
Du point de vue des patients, « [leur] implication leur permet de mieux se connaître, favorise leur empowerment, développe leur confiance en eux-mêmes et augmente leur satisfaction personnelle (p. 57) » [8]. En outre, les patients partenaires eux-mêmes « croient […] que leur savoir expérientiel devrait être intégré à la formation médicale des étudiants (p. 57). » [8] De leur côté, « les étudiants perçoivent généralement l'implication des patients partenaires comme satisfaisante et comme ayant des impacts positifs tels que l'amélioration de la compréhension de la perspective du patient et des habiletés de communication. (p. 59) » [8]
Or, des travaux comme ceux de Goulet et al. [8] soulignent les compétences développées par les étudiants qui ont pu bénéficier de cours dans lesquels des patients partenaires sont impliqués. Communication, empathie, raisonnement clinique, capacité d'identification des priorités des patients sont améliorés grâce à la place nouvelle donnée à ces patients dans la formation. Les étudiants considèrent le patient comme un membre de l'équipe : une porte d'entrée vers un partenariat dans les soins et donc une prise en charge plus adaptée à chaque patient.
Ainsi, il semblerait que l'implication d'un patient partenaire dans la formation de futurs professionnels de santé les aide à acquérir des compétences nécessaires à la mise en place d'une relation de soin axée sur le partenariat avec les patients. Du point de vue des enseignants, travailler avec un patient partenaire leur permettrait davantage « d'humaniser et de nuancer des notions théoriques en présentant des personnes qui vivent un problème de santé. (p. 59) » [8]
Ces avantages présentent néanmoins des limites à ne pas négliger. En effet, inclure un patient partenaire à la formation de futurs professionnels de santé comporte aussi des défis comme « l'importance du temps consacré à la préparation de l'activité, à la préparation du patient partenaire, au suivi et aux modalités de rémunération (p. 60) » [8]. À cela s'ajoutent les résistances culturelles, organisationnelles. D'autre part, les étudiants peuvent constituer un public sceptique, craintif de s'éloigner des « contextes d'apprentissage traditionnels [ou doutant de] la rétroaction effectuée par le patient (p. 59) ». [8]
Une grande dynamique en termes d'intégration de patients partenaires en formation initiale en santé est présente au Canada mais aussi dans les pays anglo-saxons, devenant une « norme réglementaire (p. 64) » [9]. L'état des lieux en France liste quelques expériences initiées par des facultés de médecine (Lyon Est, Paris 6) [10] et la création d'un programme de patients enseignants au sein d'un département de médecine générale, projet porté par l'Université de Paris 13 [9].
Les représentations
Nos actes dépendent de divers facteurs et notamment de nos représentations. En effet, Jodelet les caractérise comme étant des « systèmes d'interprétation régissant notre relation au monde et aux autres (p. 53) » [11] et Abric des « grille[s] de lecture et de décodage de la réalité (p. 222) » [12].
Les représentations sociales peuvent donc être considérées comme une paire de lunettes à travers lesquelles un groupe verra la réalité influencée par ces représentations. Au-delà de la perception, elles ont une influence sur les attitudes et les conduites : « les représentations produisent l'anticipation des actes et des conduites (de soi et des autres), l'interprétation de la situation dans un sens préétabli (p. 222) » [12]. « [Elles] orientent et organisent les conduites et les communications sociales. (p. 53) » [11]. Si les représentations déterminent les conduites sociales, les représentations des professionnels de santé à propos des patients influencent leur conduite envers eux et donc la relation induite.
« La représentation est une vision du monde, vision fonctionnelle permettant à un individu de donner un sens à ses conduites […], de comprendre la réalité à travers son propre système de référence […] (p. 35) » [2]. C'est donc à travers leurs représentations que les soignants créent leur réalité de la relation de soin, ce qui déterminera leurs conduites.
La représentation sociale a aussi une visée de cohérence dans le groupe. Moscovici, précise qu'elle « a pour fonction de préserver le lien entre [les membres d'un groupe], de les préparer à penser et agir de manière uniforme. (p. 81) » [13]. Ainsi une représentation ne se crée pas uniquement à l'échelle de l'individu, ici du soignant, mais surtout du groupe dans lequel il évolue.
Abric précise le caractère plurifactoriel de la représentation : « La représentation est donc un ensemble organisé d'opinions, d'attitudes, de croyances et d'informations se référant à un objet ou une situation. Elle est déterminée à la fois par le sujet lui-même (son histoire, son vécu), par le système social et idéologique dans lequel il est inséré, et par la nature des liens que le sujet entretient avec ce système social. (p. 206) » [12]. Les représentations des étudiants en santé à propos de la relation de soin possèdent donc un caractère personnel mais sont également construites à travers la société, le système de santé qu'ils connaissent ou leurs rapports à ce système. Abric propose également une théorie structurelle de la représentation qui est selon lui composée d'un noyau central et d'éléments périphériques. Le noyau central forme une structure plus stable, constituant l'essence de la représentation. Il transforme les éléments perçus par la personne et les organise entre eux pour former la stabilité d'une représentation. Les éléments périphériques assurent de leur côté le rôle de tampon face aux confrontations extérieures allant à l'encontre de la représentation.[12] Pour qu'une représentation change, il faut donc davantage qu'un léger trouble. Aussi, une représentation comporte une caractéristique de résistance au changement : les représentations des étudiants en santé ne peuvent, par exemple, être transformées par un simple conseil ou une affirmation d'autrui. Pour que les représentations d'une personne évoluent, cette personne doit être confrontée à des expériences ou autres éléments qui feront sens pour elle. La question posée rejoint celle de Jouet et al. : « Comment viennent se confronter les pratiques nouvelles des patients et leurs savoirs aux représentations des soignants ? (p. 71) » [7].
Objectif
En lien avec une telle problématique, notre question de recherche s'énonce ainsi : quelle est la nature et l'envergure de l'impact généré par l'enseignement d'un patient formateur sur les représentations que mobilisent les étudiants en masso-kinésithérapie concernant la relation de soin ?
La première hypothèse de recherche suggère que participer à une formation co-construite et co-animée avec un patient partenaire au profil de formateur et un formateur kinésithérapeute influence les représentations des étudiants vis-à-vis de la reconnaissance des savoirs expérientiels des patients. La seconde hypothèse suppose que cet impact amène les étudiants à reconnaître et à mobiliser davantage les savoirs expérientiels issus de la vie avec la maladie.
Méthodes
Au sein d'une unité de formation en masso-kinésithérapie, nous avons conduit une étude qualitative monocentrique recourant à des entretiens semi-structurés, visant à analyser les représentations d'étudiants ayant, respectivement, participé ou non à un enseignement dispensé par un patient formateur.
Population d'étudiants concernés par l'étude
Les 60 étudiants de la promotion de deuxième année du cursus de formation initiale de masso-kinésithérapie constituaient la population cible du dispositif de formation. Ils ont été répartis en deux groupes de 30, chacun d'entre eux étant ensuite subdivisé en deux groupes de 15 étudiants, afin de pouvoir mettre en place les méthodes pédagogiques interactives prévues. Les étudiants ayant bénéficié successivement des cours animés par le binôme patient formateur-formateur kinésithérapeute puis uniquement par le patient constituaient le groupe A. Les étudiants n'ayant pas du tout reçu l'intervention du patient formateur constituaient le groupe B (Fig. 2).
Le patient formateur a été recruté afin que cette personne incarne une posture de partenariat dans ses soins et qu'elle mobilise des compétences pédagogiques.
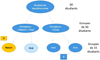 |
Figure 2 Répartition des étudiants participant à l’étude. |
La formation
Le dispositif de formation en éducation thérapeutique, correspondant à l'unité d'enseignement 6 du référentiel de formation, était organisé sur une période de 5 h 45 ; son contenu portait sur les outils de communication et la posture éducative. Les activités d'enseignement et d'apprentissage concernées sont décrites dans le tableau I.
Pour limiter les biais, le chercheur n'a pas observé l'intervention réalisée par le patient. Pour des raisons organisationnelles, il est le second formateur kinésithérapeute. La préparation de l'enseignement a été réalisée conjointement par le patient et par le formateur kinésithérapeute qui est intervenu auprès des deux groupes.
Descriptif de formation.
Collecte de données
Sur une période de trois mois après l'intervention, 10 entretiens ont été menés auprès de cinq étudiants du groupe A et cinq étudiants du groupe B. Le guide d'entretien (Tableau II) avait été testé au préalable grâce à deux entretiens réalisés auprès d'étudiants hors population cible. Ce guide cherche à faire verbaliser les représentations des étudiants concernant le patient, la relation de soin ainsi que les places du kinésithérapeute et du patient dans le cadre de cette relation. Le fait d'interroger les étudiants sur la vision qu'ils avaient des kinésithérapeutes français cherchait à faciliter l'expression de leurs propres représentations à travers le collectif.
Guide d'entretien.
Analyse des données
L'analyse des données résulte d'une approche de catégorisation thématique (Tableau III), selon une démarche principalement déductive au regard des trois catégories décrites précédemment pour rendre compte de l'évolution de la relation soignant-soigné (paternalisme médical, approche centrée sur le patient et partenariat de soins), la dernière catégorie pouvant elle-même être envisagée en lien avec trois sous-catégories se rapportant aux représentations à propos des savoirs des patients (le patient expert de son ressenti ; le patient expert grâce à ses compétences de soin ; le patient formateur). En complément, une approche inductive délibératoire complémentaire a permis de faire émerger des catégories additionnelles. Les contraintes de l'étude n'ont pas permis de réaliser une triangulation de chercheurs lors du codage des données.
Résultats concernant les représentations à propos des savoirs des patients.
Résultats
Représentations des étudiants au regard des catégories d'analyse
Représentations liées au paternalisme médical
Dans les deux groupes, le paternalisme est peu évoqué dans les représentations investiguées. Quelques verbatims, minoritaires, témoignent d'une vision passive du patient : « les gens viennent, nous on les soigne » (E4A). Le paternalisme est à l'inverse parfois dénoncé : « Chacun va avoir une vision différente je pense. Moi je sais que c'est un peu tout ce que j'ai décrit depuis tout à l'heure, il y en a qui vont plus dire il y a le patient il y a le kiné. Il a une pathologie, je vais la soigner. » (E2A)
Représentations liées à l'approche centrée sur le patient
Les représentations liées à l'approche centrée sur le patient sont exprimées de façon très significative dans un groupe comme dans l'autre :
« le patient il vient pour soigner sa pathologie donc il se dit, il faut que je trouve un bon kiné qui va me résoudre mon problème » (E2A) ;
« je vais voir si les connaissances qu'il a sont justes ou bien elles ne sont pas juste et il faut les modifier » (E3A) ;
« aider le patient à se remettre dans la bonne voie » (E1B) ;
« Ils utilisent des marqueurs de suivi pour voir si il y a bien eu du progrès donc là ils peuvent se dire ah ouais, j'ai pu lui apporter » (E3B).
Enfin, le partenariat dans les soins est abordé dans les verbatim. Certaines personnes mentionnent un intérêt pour la vie avec la maladie, la qualité de la relation entre soignant et entourage. D'aucunes soulignent une autre dimension que le médical et le relationnel dans les soins, évoquent la subjectivité de la santé du patient ou portent des représentations d'un patient actif dans les soins. Concernant ces thèmes, ils apparaissent à travers quelques verbatim seulement dans les groupes A ou B.
En revanche, une majorité d'interviewés met en avant le respect de la volonté du patient et la démarche de travailler ensemble : « prioriser tel élément par rapport à ce qu'il dit, pas parce que nous on objective direct » (E4A) ; « partage entre l'expérience du soigné et les savoirs faire et le savoir être du soignant » (E3B). De nombreux discours prônent ainsi le travail collaboratif entre professionnels de santé et patients mais ne semblent pas être en lien avec la participation à un enseignement construit et animé par un patient.
Représentations concernant l'apport du partenariat avec le patient expert
Deux types d'expertise du patient ressortent dans les verbatim. Le premier correspond au témoignage et au ressenti du patient. Le second relève d'une compétence de soin alimentée par des savoirs expérientiels. En lien avec cette expertise de soin, il est également utile d'examiner ce que pensent les personnes interrogées d'un patient qui prendrait un rôle de formateur.
À travers les verbatim obtenus, presque tous les interviewés soulignent l'expertise du patient dans son ressenti.
Concernant l'expertise théorique et pratique ainsi que le patient formateur, il ressort davantage de nuances entre les deux groupes. Dans le groupe A, quatre personnes interrogées sur cinq soulignent fortement l'intérêt de l'expertise théorique et pratique des patients et se montrent particulièrement enthousiastes quant au fait de recevoir des cours de la part d'un patient. Dans le groupe B, une seule personne explicite les savoirs théoriques et pratiques des patients, et aucune ne conçoit un patient dans un rôle autre que celui de témoin.
Certains étudiants interrogés font preuve d'une forme d'ambivalence : d'un côté, ils insistent sur le fait de travailler ensemble mais, de l'autre, montrent des représentations de la relation faisant en grande partie référence à une approche centrée sur le patient plutôt qu'à un authentique partenariat :
« Peut-être qu'au tout début, avant de commencer quelque chose, faudrait leur expliquer notre vision des choses. Leur dire, pour bien vous prendre en charge et pour qu'on décide ensemble comment on va faire votre rééducation, je vais vous poser des questions, je vais vous faire un bilan. Est-ce que vous êtes d'accord ?Au final il n'a pas trop le choix. C'est vrai, c'est ambigu parce que vous êtes d'accord... de toute façon même s'il n'est pas d'accord, on ne va pas passer directement à une manipulation alors qu'en soi pour nous c'est une étape obligatoire. Donc on dit un "vous êtes d'accord" en espérant vraiment qu'ils ne disent pas non quoi. ». « Donc trouver avec eux des objectifs, qu'ils comprennent pourquoi on vient. » (E2B)
Éléments complémentaires qui alimentent la relation de soin
D'autres éléments complémentaires ont été rapportés dans les deux groupes : le thérapeute a pour rôle de prendre soin, le patient et le professionnel peuvent se confier l'un à l'autre. En effet, toutes les personnes interrogées attribuent une place importante à la communication, l'empathie et la confiance dans la relation de soin. Quatre personnes du groupe A et seulement une personne du groupe B soulignent que le patient est à prendre en compte dans sa complexité.
Finalement, ces résultats montrent que les personnes interrogées partagent des représentations qui convergent vers une approche centrée sur le patient, complétée par des éléments en lien avec le partenariat : le respect de la volonté du patient et le « travailler ensemble ». En outre, il apparaît que les personnes qui ont participé à l'enseignement avec le patient formateur considèrent davantage les patients comme porteurs d'une expertise dans les soins et le reconnaissent dans leur rôle de « potentiels formateurs ».
Ainsi notre première hypothèse d'étude semble confirmée par les données recueillies, bien qu'elle ne puisse être élargie à d'autres étudiants que ceux interrogés en raison de la méthode choisie. Participer à une formation co-construite et co-animée par un patient partenaire ayant un profil de formateur et un formateur kinésithérapeute influence les représentations des étudiants vis-à-vis de la reconnaissance des savoirs expérientiels des patients.
La reconnaissance des savoirs expérientiels des patients semble plus présente dans le groupe A mais chez tous les étudiants interrogés, la place de ces savoirs dans les soins n'est ni abordée ni valorisée.
Ainsi, la seconde hypothèse n'est que partiellement confirmée : la répercussion sur les représentations des étudiants semble les amener à reconnaître les savoirs expérientiels issus de la vie avec la maladie mais les étudiants ne semblent pas les mobiliser davantage dans les soins.
Discussion
Référence à l'enseignement
À travers cette analyse, il est observé que lorsque les personnes soulignent l'expertise de soin des patients ou qu'elles se montrent enjoués à l'idée d'un patient en tant que formateur, elles font référence dans leur discours à des personnes rencontrées en stage ou dans la sphère personnelle, qui les ont marquées en leur montrant leurs compétences. Seules deux d'entre elles font référence à l'enseignement mis en place dans le cadre de l'étude.
En outre, il faut se pencher sur ce qui a influencé ces personnes : l'enseignement par un patient ou leurs autres expériences personnelles et professionnelles ? Dès lors, est-ce que l'expérience de l'enseignement a contribué aux réflexions s'appuyant sur les autres expériences lors des entretiens ?
Au demeurant, comment les trois autres personnes ont-elles considéré cet enseignement ? Il semblerait que ce temps ait davantage été considéré comme un témoignage que comme un enseignement à proprement parler. Or, un patient témoin est en position plus passive qu'un patient formateur et, surtout, ses compétences de soignant ne sont pas ou peu reconnues, contrairement à celles du patient formateur. Deux hypothèses se dressent alors : le patient, pourtant recruté avec attention, a « transformé » son intervention formative en témoignage ou, alternativement, les étudiants, à travers des représentations fortes, conçoivent l'intervention d'un patient comme un témoignage.
Une discordance entre les mots et les situations
À travers les verbatim transcrits dans cette étude, il apparaît un décalage entre le discours des étudiants et la relation de soin qu'ils explicitent de façon plus concrète. Il semblerait qu'il existe un écart entre un certain discours prescrit, qui est valorisé dans les textes, dans les cours… et la prise en charge concrète des patients telle que la voient les personnes interrogées.
Cette discordance est illustrée par certains étudiants interrogés qui insistent sur le fait de travailler ensemble mais qui, finalement, attestent de représentations de la relation qui restent en grande partie dans une approche centrée sur le patient, au détriment d'un authentique partenariat. Ceci pourrait également être lié à un biais de désirabilité sociale amenant les étudiants à formuler une réponse qu'ils pensent attendue.
Ce point est central car il interroge les pratiques des formateurs : le discours valorisant le partenariat a-t-il réellement une répercussion positive sur les pratiques ou amène-t-il seulement un changement dans les mots utilisés par les futurs soignants, camouflant une pratique qui n'évolue pas réellement ? Dans ce cas, l'inclusion des patients formateurs dans l'équipe de professionnels intervenant en formation en sciences de la santé ne pourrait-elle pas constituer un élément de solution permettant de passer d'« entendre » à « s'approprier » ?
Limites de l'étude
Ces résultats sont à nuancer au regard de certaines limites de l'étude.
Ainsi, les groupes étant restreints, la saturation des données n'a pu être atteinte, ce qui altère la crédibilité et la fiabilité des résultats, tout comme l'absence triangulation dans l'analyse des données. Cette étude ne s'est par ailleurs intéressé à l'influence que d'un seul enseignement portant sur la communication et le relationnel, ce qui amoindrit la transférabilité des conclusions.
D'autre part, le patient formateur a participé à la création de l'enseignement. Ce fut un choix éclairé afin que le patient formateur ne soit pas simple exécutant mais apporte ses compétences dans le contenu de la formation. Cependant, ceci constitue un biais car ce modèle a été conservé pour l'intervention sans patient afin de garantir des enseignements similaires entre les deux groupes. Enfin, les contraintes institutionnelles ont fait que le chercheur est non seulement enseignant dans la structure, mais a également été formateur dans le groupe B, ce qui peut affecter les réponses des étudiants. Pour ces mêmes raisons, le chercheur et les étudiants ont utilisé le tutoiement lors des entretiens.
Perspectives
Au vu des limites énoncées, il pourrait être intéressant d'étudier les représentations d'étudiants qui sont exposés dans leur cursus à des cours régulièrement assurés par des patients sur des thématiques au cœur du métier, souvent réservées aux professionnels de santé. De plus, une étude similaire, portée jusqu'à saturation des données, menée par un chercheur extérieur à la structure et répondant aux exigences d'une triangulation lors de l'analyse, permettrait d'apporter des éléments plus robustes pour répondre à la question de recherche.
D'autre part, les résultats de cette étude suggèrent que les expériences vécues avec des patients porteurs des savoirs expérientiels forts agissent sur les représentations des étudiants au sujet de la relation soignant-soigné en les portant vers une approche de partenariat dans les soins. Ainsi nous pouvons formuler l'hypothèse qu'un contexte de formation par un patient pourrait constituer une telle expérience.
Une expérience avec un patient mobilisant des compétences de soin dans un contexte pédagogique présente des spécificités non négligeables en comparaison avec une situation de soin : en contexte pédagogique, le patient mobilise ses compétences dans des contextes différents de son contexte personnel tout en s'adaptant au public d'étudiant. De plus, le cadre d'une séquence pédagogique offre aux étudiants le temps et l'espace pour s'appuyer sur le patient qui constitue une ressource. Ce dernier point n'est pas toujours évident pour les étudiants dans le contexte de soin.
À la lumière de ces éléments, nous encourageons les formateurs et responsables pédagogiques en sciences de la santé à développer le partenariat pédagogique avec des patients et à alimenter la recherche à travers des travaux complémentaires.
Conclusion
À travers cette étude, nous nous sommes questionné au sujet de l'influence d'enseignements par des patients formateurs sur les représentations de futurs soignants quant à la relation de soin, représentations qui affectent leurs conduites et donc les soins.
En dépit de certaines limites, il semble que le groupe ayant bénéficié d'un enseignement par un patient est davantage favorable à l'idée que des patients puissent participer aux enseignements dans le cadre de leur formation. Ces personnes soulignent dans une plus forte mesure la nécessité d'une vision globale et complexe des patients. Elles indiquent que c'est à travers les rencontres et les expériences avec des patients porteurs de compétences de soins issues de savoirs expérientiels qu'elles ont enrichi leurs représentations en les faisant évoluer du modèle de l'approche centrée sur le patient vers celui d'une considération d'un patient authentiquement partenaire.
Remerciements
Nous tenons à remercier Alexandre Berkesse, conseiller scientifique au sein de la Direction collaboration et partenariat patient (DCPP) de la faculté de médecine de l'Université de Montréal, qui a participé à ce projet à travers ses réflexions précieuses.
Contributions
Cet article a été élaboré dans le cadre d'un master 2 de pédagogie en sciences de la santé.
Approbation éthique
Ce travail a fait l'objet d'une déclaration auprès de la Commission nationale de l'informatique et des libertés (CNIL).
Liens d'intérêts
L'auteure ne déclare aucun conflit d'intérêts matériels en liens avec le contenu de cet article. Elle est cependant directement impliquée dans le dispositif de formation concerné.
Références
- Pierron JP. Une nouvelle figure du patient ? Les transformations contemporaines de la relation de soins. Sci Soc Sante 2007;25:43–66. [Google Scholar]
- Formarier M. La relation de soin, concepts et finalités. Rech Soins Infirm 2007;89:33–42. [CrossRef] [Google Scholar]
- Pomey MP, Flora L, Karazivan P, Dumez V, Lebel P, Vanier MC, et al. Le « Montreal model » : enjeux du partenariat relationnel entre patients et professionnels de la santé, The Montreal model: The challenges of a partnership relationship between patients and healthcare professionals. Sante Publique 2015;27:41–50. [Google Scholar]
- Centre intégré de santé et de services sociaux de la Gaspésie. Approche patient-partenaire. Centre intégré de santé et de services sociaux de la Gaspésie. 2022. Disponible sur : https://www.cisss-gaspesie.gouv.qc.ca/soins-et-services/maladies-chroniques/pour-mieux-soutenir/approche-patient-partenaire/. [Google Scholar]
- Bureau du patient partenaire. Donner à la patiente et au patient un rôle actif. Faculté de médecine − Université de Montréal, 2014. Disponible sur : https://medecine.umontreal.ca/faculte/direction-collaboration-partenariat-patient/le-partenariat-de-soins-et-services/. [Google Scholar]
- Barrier P. L'autonormativité du patient chronique : un concept novateur pour la relation de soin et l'éducation thérapeutique. Alter 2008;2:271–91. [CrossRef] [Google Scholar]
- Jouet E, Flora L, Vergnas OL. Construction et reconnaissance des savoirs expérientiels des patients. Pratiques de Formation-Analyses 2010;58-59:13–77. [Google Scholar]
- Goulet MH, Larue C, Chouinard C. Partage du savoir expérientiel : regard sur la contribution des patients partenaires d'enseignement en sciences infirmières. Santé Mentale au Québec 2015;40:53. [CrossRef] [PubMed] [Google Scholar]
- Gross O, Ruelle Y, Sannié T, Khau CA, Marchand C, Mercier A, et al. Un département universitaire de médecine générale au défi de la démocratie en santé : la formation d'internes de médecine générale par des patients-enseignants. Rev Fr Aff Soc 2017;1:61–78. [Google Scholar]
- Gross O. Quand les patients enseignent la médecine aux soignants. The Conversation, 2018. Disponible sur : http://theconversation.com/quand-les-patients-enseignent-la-medecine-aux-soignants-104801. [Google Scholar]
- Jodelet D. Représentations sociales : un domaine en expansion. In: Jodelet D (sous la direction de). Les représentations sociales. Paris: Presses Universitaires de France, 2003:45–78. [CrossRef] [Google Scholar]
- Abric JC. L'étude expérimentale des représentations sociales. In: Jodelet D (sous la direction de). Les représentations sociales. Paris: Presses Universitaires de France, 2003:203–23. [CrossRef] [Google Scholar]
- Moscovici S. Des représentations collectives aux représentations sociales : éléments pour une histoire. In: Jodelet D (sous la direction de). Les représentations sociales. Paris: Presses Universitaires de France, 2003:79–103. [CrossRef] [Google Scholar]
Citation de l’article : Jounin M. Patient formateur : quel impact sur les représentations des étudiants ? Étude qualitative auprès d’étudiants en kinésithérapie. Pédagogie Médicale 2023:24;241-251
Liste des tableaux
Résultats concernant les représentations à propos des savoirs des patients.
Liste des figures
 |
Figure 1 Le modèle "patient partenaire" et ses prédécesseurs (Reproduit de Pomey MP, Flora L, Karazivan P, Dumez V, Lebel P, Vanier MC, et al.[3]). |
| Dans le texte | |
 |
Figure 2 Répartition des étudiants participant à l’étude. |
| Dans le texte | |
Current usage metrics show cumulative count of Article Views (full-text article views including HTML views, PDF and ePub downloads, according to the available data) and Abstracts Views on Vision4Press platform.
Data correspond to usage on the plateform after 2015. The current usage metrics is available 48-96 hours after online publication and is updated daily on week days.
Initial download of the metrics may take a while.


